I progressivi tagli alla sanità che si sono susseguiti in questi anni hanno ridotto l’efficacia del Sistema Sanitario Nazionale (SSN) su diversi fronti. Gli effetti sono stati resi più evidenti dalla pandemia di Covid-19. In questo contributo, Gianluca Budano e David Recchia di ACLI cercano di approfondire questo fenomeno prendendo in considerazione alcuni indicatori sintetici riguardanti il nostro sistema sanitario.
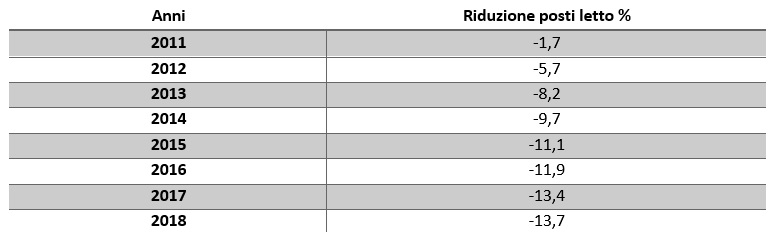
Negli ultimi anni, il SSN ha registrato notevoli riduzioni delle capacità operative sul fronte ospedaliero, distrettuale e della prevenzione, che possono essere apprezzate e osservate attraverso l’analisi di alcuni indicatori. A tal fine, molto utile pare la parabola decrescente descritta dal numero dei posti letto disponibili negli ospedali. Confrontando la Tabella 1 possiamo notare quanto, di anno in anno, la riduzione sia stata significativa. Nel 2011 è stata dell’1,7%, una percentuale che corrisponde a oltre 4.000 posti letto.
Molto più importante è stato il calo registrato tra il 2011 e il 2012: da circa 240.000 posti si è passati a 230.396. Sono scomparse così 9.460 unità su tutto il territorio nazionale. A partire da questa data, la diminuzione in termini numerici è stata sempre minore, fino ad arrivare a 686 del 2018. Guardando la tabella 1 però si può notare che dal 2010 al 2018 la riduzione è pari al 13,7%: i posti letto sono diminuiti di 33.403 unità, una media cittadina italiana.
Tabella 1. Riduzione posti letto in Italia (anno base 2010)
Fonte: nostra elaborazione su dati del Ministero della Salute, 2020
Ovviamente il taglio dei posti non è stato uguale per tutti i comparti. Probabilmente si è pensato di alleggerire maggiormente quei reparti considerati meno importanti, mantenendo relativamente più alto il numero dei letti negli altri, ritenuti necessari. È il caso, ad esempio, dei posti riservati alle malattie infettive: questi sono passati da una riduzione del 1,8% del 2011, proporzionalmente in linea con il dato nazionale, a riduzioni sempre maggiori man mano che passavano gli anni (dati non presenti in tabella).
Stessa sorte è toccata ai reparti di Geriatria. A fronte di un Paese in piena transizione demografica, negli anni, anche questi reparti hanno registrato un calo dei posti letto, con un picco importante nel passaggio dall’anno 2012 al 2013, quando da 4.725 i letti sono divenuti 4.321. In generale ogni anno si è assistito alla costante decrescita dei letti fino ad arrivare, nel 2018, ad una riduzione di ben 803 posti persi rispetto al 2010. Da notare che il taglio è stato percentualmente superiore alla media nazionale (-13,7%).
Si potrebbe immaginare che a questa riduzione possa corrispondere un aumento dei servizi sui territori, purtroppo però i dati ci dicono altro: secondo l’Istat, nel 2012 la spesa pro capite per i servizi comunali dedicati agli over 65 era pari a 107 Euro (285 Euro nella Provincia Autonoma di Trento contro i 25 Euro della Calabria. Dato non presente in tabella); la quota nazionale scende a 92 Euro nel 2016 (230 Euro medi nella Provincia Autonoma di Trento contro i 23 Euro della Calabria. Dato non presente in tabella).
Gli indicatori trattati finora, sono solo alcuni di quelli che si potrebbero analizzare per dimostrare le restrizioni subite dal SSN. Sono stati scelti perché meglio di altri mostrano le tendenze di questi anni e anche perché sono spesso oggetto di discussione in questi giorni di emergenza sanitaria mondiale. Molto citati sono altresì i dati afferenti al numero dei posti in terapia intensiva. Sicuramente il Covid-19 ha sin da subito fatto emergere la carenza di queste particolari attrezzature e ha costretto un intero Paese a correre ai ripari, aumentando di giorno in giorno i reparti dedicati. Interessante notare come il loro numero sia rimasto sostanzialmente invariato: nel 2010 erano 4814, otto anni dopo 5293, soltanto 321 posti in più. Ma è scrutando le dinamiche territoriali che possiamo apprendere qualcosa di più. Infatti, negli ultimi otto anni è stato registrato un importante aumento dei posti in Lombardia (+104), Campania (+98) e Puglia (+85); mentre preoccupa (anche alla luce dei fatti accaduti in questi giorni) la riduzione di ben 11 posti in Abruzzo, passato da 120 a 109 e del Piemonte (-22 posti), del Molise (-8 posti), delle Marche e della Liguria. In queste due ultime Regioni il calo è stato di un posto (dati non presenti in tabella).
Sorprendentemente anche il numero di addetti non sembra essere calato, anzi negli ultimi anni è leggermente aumentato in termini assoluti. Dai dati Istat si evince che dal 2013 al 2017 (ultimo dato a disposizione) la proporzione dei medici generici e specialisti per 1000 abitanti non è cambiata ed è pari a 3,9. Lo stesso si può affermare per tutte le altre professioni mediche (Istat, 2020. Dato non presente in tabella). Un’attenzione particolare andrebbe riposta agli infermieri, professionalità che in Italia scarseggia drammaticamente, come ben scritto da Domenico Affinito in un suo recente articolo.
Nel loro complesso i dati appena commentati ci parlano di un Sistema Sanitario fortemente ridimensionato nella capacità di accogliere degenti nelle proprie strutture. A questo punto della riflessione bisognerebbe approfondire il ragionamento e cominciare a distinguere tra i sistemi regionali, per metterne in evidenza, nei limiti dello spazio a nostra disposizione e senza la pretesa di esaustività, le differenze ed eventualmente le criticità, anche alla luce dell’emergenza attuale.
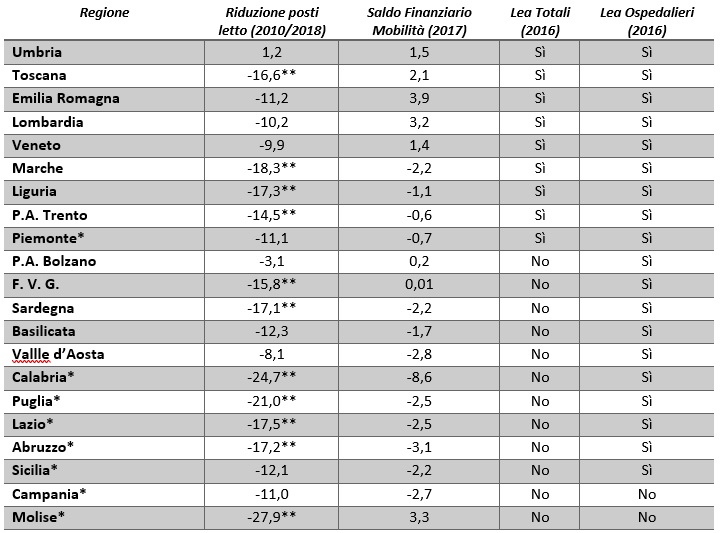
A tale scopo, abbiamo costruito una tabella che ci permette di controllare simultaneamente differenti indicatori: la riduzione dei posti letto dal 2010 al 2018, che ci consente di distinguere le Regioni che hanno tagliato più della media nazionale da quelle che invece hanno avuto un approccio più moderato; il saldo finanziario della mobilità sanitaria, che misura indirettamente la capacità attrattiva del sistema, quando positivo, e anche la forza repulsiva, quando negativo, (l’indicatore è stato elaborato da Iref per un’indagine sulle migrazioni sanitarie non ancora pubblicata); infine, abbiamo utilizzato i dati del monitoraggio sperimentale della nuova griglia Lea 2016 forniti dal Ministero della Salute, con il quale abbiamo potuto valutare la capacità dei sistemi locali di garantire i Livelli Essenziali di Assistenza sia nella loro totalità che a livello ospedaliero. Per comodità espositiva e per favorire la lettura dei dati, nel caso positivo abbiamo riportato in tabella Sì, nel caso negativo No.
Leggendo i dati riportati nella prima colonna del quadro sinottico, relativi alla riduzione dei posti letto dal 2010 al 2018, possiamo notare che sono molte le Regioni che hanno tagliato più della media nazionale (13,7%, si veda Tab.1): Toscana, Marche, Liguria, Provincia autonoma di Trento, Molise, Sardegna, Calabria, Puglia, Lazio, Abruzzo. Gran parte di queste non sono in PdR. Interessante è il caso dell’Umbria, l’unica in netta controtendenza, che in questi anni ha aumentato i posti: +1,2%. Da notare che, nonostante la “forbice” non abbia risparmiato praticamente nessuno, i Livelli Essenziali di Assistenza Ospedalieri (Tab. 2, ultima colonna a destra) sono stati sempre garantiti, fuorché da due Regioni: Campania e Molise. Dunque, secondo i criteri di valutazione stabiliti dalla nuova griglia Lea, ancora in fase di sperimentazione, sembra che il taglio dei posti letto non abbia deteriorato il Livello Essenziale di Assistenza Ospedaliero, almeno fino a poco più di 3 anni fa.
Continuando a leggere il quadro sinottico possiamo osservare anche altri aspetti interessanti. Confrontando il livello dei Lea complessivo, composto da indicatori di efficienza distrettuale, ospedaliera e capacità di prevenzione, possiamo notare che ci sono delle Regioni che, nonostante le ristrettezze economiche e le rimodulazioni degli ultimi anni, li hanno saputi garantire (Tab. 2, penultima colonna a destra). Si tratta dell’Umbria, della Toscana, dell’Emilia Romagna, della Lombardia e del Veneto. Tranne la Toscana, tutte le altre hanno tagliato posti letto al di sotto della media nazionale, mentre l’Umbria, come detto, addirittura ha aumentato la capienza degli ospedali. Inoltre, considerando il saldo economico dovuto alle migrazioni sanitarie, queste Regioni riescono ad attrarre pazienti da fuori, chiudendo anche in attivo il saldo economico. Queste amministrazioni hanno evidentemente saputo ottimizzare le risorse; possiamo supporre quindi che il loro modello di gestione sia stato “ottimale”.
Tabella 2. Confronto tra Regioni
*Regioni sottoposte a Piano di Rientro (PdR) **Regioni che hanno ridotto i posti letto più della media nazionale (-13,7%)
Sempre guardando simultaneamente i dati non sfugge un altro gruppo di Regioni che occupa il centro del quadro sinottico, caratterizzato da un mix di dati contrastanti. Marche, Liguria, P.A. di Trento e Piemonte hanno saputo garantire i Livelli Essenziali di Assistenza sia totali sia ospedalieri (ultime due colonne a destra. Tab.2). Questo cluster differisce dal primo gruppo esaminato per il saldo migratorio sostanzialmente negativo e per aver ridotto i posti letto più della media nazionale, tranne il Piemonte che con -11% si trova leggermente al di sotto. Sorprendono invece la P.A. di Bolzano e la Regione a statuto speciale F. V. G. che complessivamente non hanno garantito i Livelli Essenziali di Assistenza sui loro territori (penultima colonna a destra. Tab. 2).
Leggendo ancora la tabella 2, possiamo notare un altro folto gruppo di Regioni che occupa la parte più bassa del quadro sinottico: Sardegna, Basilicata, Valle D’Aosta, Calabria, Puglia, Lazio, Abruzzo, Sicilia, Campania. Sei su nove sono in Piano di Rientro. Ad uno sguardo complessivo balza agli occhi un quadro piuttosto negativo: taglio dei letti in ospedale spesso molto oltre la media nazionale e saldo migratorio in passivo. Quasi tutte garantiscono i livelli essenziali ospedalieri; mentre nessuna di esse ha la piena sufficienza sui Lea totali (penultima colonna a destra. Tab. 2). Facendo leva sulla libertà di cura, pare che sia stata applicata tacitamente una sorta di legge della compensazione interregionale che probabilmente ha evitato per molte di esse il default. L’impressione è che molte di queste Regioni abbiano sottoposto i propri sistemi a cure economiche piuttosto invasive, “costringendo” i cittadini a sfruttare l’offerta di altre amministrazioni per curarsi (soprattutto verso Nord e per la diagnostica, Iref 2020).
Come anticipato in precedenza, preoccupante è la situazione del Molise e della Campania: entrambe sottoposte a ristrutturazione economica, costituiscono gli unici due casi in cui non sono garantiti neanche gli standard ospedalieri. Da notare il Molise, amministrazione detentrice del poco edificante primato di riduzione dei posti letto, ben il 27,9% dal 2010 al 2018 (per un approfondimento)
I limiti della sanità locale: cittadini in trappola
Come abbiamo visto in precedenza, il numero di posti letto è stato fortemente ridimensionato e oggi sembra che dovremo tornare sui nostri passi; ciò anche in quelle Regioni che si sono distinte per aver conseguito l’ottimizzazione delle risorse e al contempo per aver garantito i Lea sul territorio, riuscendo pure ad essere attrattive per i pazienti provenienti da altri luoghi.
La situazione attuale ci insegna che ridurre il numero dei posti letto non è stata una scelta felice. Più in generale, l’impressione è che ci siamo troppo basati sull’evidente, mentre non siamo stati capaci di prevedere. Abbiamo pensato (e pensiamo tutt’ora) che la sanità andasse razionalizzata e ottimizzata, ma da oggi non possiamo più permettere che questo costituisca la scusa per destrutturare il sistema, la “foglia di fico” che copre mere esigenze di bilancio. Probabilmente dovremo ritoccare anche i parametri utilizzati per stabilire se un sistema sia adeguato agli standard o meno: siamo stati talmente presi dall’efficientamento che abbiamo elaborato criteri di valutazione troppo incentrati sull’esistente e poco, anzi, affatto capaci di misurare la tenuta in situazioni di grande stress, come quella che stiamo vivendo.
L’epidemia sta mostrando i limiti di un sistema vincolato alla normale amministrazione, all’ottimizzazione delle spese e dei servizi, troppo spesso impegnato a far quadrare i conti, che corre sempre sul filo del rasoio finanziario: abbiamo stabilito dei minimi e in base ad essi abbiamo tagliato il presunto eccesso; abbiamo deciso che molti ospedali e alcuni reparti non servissero più e quindi abbiamo eliminato i posti letto, continuando a considerare erroneamente quell’offerta ancora in grado di fornire servizi adeguati alla popolazione.
Ma c’è di più! Questa crisi ha messo in luce una debolezza del Sistema Nazionale del tutto inaspettata. Da tempo parliamo di migrazioni sanitarie, soprattutto dal Sud Italia verso il Nord, e delle conseguenze che queste comportano. Analizzando i dati abbiamo notato come per alcune Regioni la possibilità di migrare, o meglio la libertà di essere presi in carico da strutture fuori dai confini regionali, venga utilizzata (più o meno consapevolmente) per compensare le falle di un apparato ridotto all’osso, non in grado di garantire i Livelli Essenziali di Assistenza. Ebbene, l’emergenza sanitaria dovuta al Covid-19 ha reso questo tipo di compensazioni impossibili: di fatto, ogni cittadino è legato alla sanità del proprio territorio, specie nella medicina di emergenza.
Quest’epidemia ha reso praticamente impossibile l’acquisto di servizi dalle altre Regioni e ci ha costretti obtorto collo a fare affidamento su quello che abbiamo, su ciò che siamo riusciti a costruire sui territori. Si tratta di un grave problema, soprattutto per le Regioni del Sud che per anni hanno acquistato i servizi dalle eccellenze del Nord, in particolare Lombardia e Emilia Romagna. La possibilità di curarsi fuori dai confini regionali e nazionali e il diritto alla salute in questa fase delicata della nostra storia non hanno coinciso; i cittadini sono rimasti intrappolati nei loro territori, incatenati alle loro sanità locali, senza nessuna possibilità di poter accedere ai servizi di Regioni meglio organizzate e col timore che tutto potesse precipitare da un momento all’altro (soprattutto nel mezzogiorno d’Italia).
Abbiamo utilizzato l’emigrazione sanitaria come fattore di compensazione, principio ampiamente sconfessato dalla drammatica realtà che stiamo vivendo. A dire il vero anche i servizi privati, cui spesso le famiglie si rivolgono, non di rado si sono dimostrati insufficiente o inadeguati a compensare il contraccolpo dovuto al Covid 19. È tempo di cambiare e tornare rinforzare la sanità pubblica e i servizi territoriali, facendo tesoro dell’esperienza in corso, valorizzando i modelli che hanno funzionato meglio e correggendo gli errori che la crisi ha messo in evidenza.