L’emergenza sanitaria che stiamo vivendo, soprattutto nella sua fase iniziale, ha reso evidenti alcune criticità del sistema di protezione pubblico a servizio della non autosufficienza. In realtà, queste criticità non sono state generate dalla pandemia con le relative emergenze, ma sono presenti da anni, stemperate fino ad oggi dalla capacità delle famiglie di trovare soluzioni e dalla accettazione/incentivazione implicita da parte dello Stato della diffusa irregolarità in cui si muove l’incrocio domanda-offerta di servizi alla persona.
La principale misura a sostegno della non autosufficienza in Italia è l’Indennità di Accompagnamento (IdA). Le sue caratteristiche sono la natura di erogazione monetaria a carattere pienamente universalista e la possibilità di usarla senza alcun vincolo o obbligo di rendicontazione. Al di là delle intenzioni iniziali, con il tempo è divenuta più una forma di sostegno al reddito familiare che un’azione mirata alle esigenze assistenziali della persona titolare dell’Indennità.
Riformare l’Indennità di Accompagnamento
La Fondazione Easy Care di Reggio Emilia ha iniziato, con il supporto di un proprio Comitato Tecnico Scientifico1, un percorso di riflessione specifico sull’IdA già dal 2015. Nel 2016 le riflessioni sono diventate una proposta di riforma, contenuta in una pubblicazione edita dalla Fondazione, che è stata presentata nelle sedi istituzionali, ma che, per la debolezza delle maggioranze parlamentari che hanno sostenuto i Governi fin qui succedutisi, non ha avuto modo di farsi spazio nel dibattito.
Il tema non aveva trovato agganci neanche tra i soggetti della cosiddetta “società civile” in quanto, da molti, considerato argomento troppo delicato e pericoloso da affrontare, stante il peso economico che aveva e ha nel bilancio delle famiglie percettrici. E siccome l’Indennità oggi somma quasi 12 miliardi di euro all’anno e gli interessati sono più di tre milioni di persone, dietro i quali ci sono altrettante famiglie, possiamo capire che affrontare allora la questione fosse quantomeno “scomodo” per chiunque.
Condizioni favorevoli
L’emergenza sanitaria, oltre a far esplodere le contraddizioni esistenti nel sistema pubblico dei servizi per la non autosufficienza, ha evidenziato in maniera chiara e inequivocabile che, sfruttando le opportunità in investimenti messi a disposizione dal PNRR2 , insieme alla riforma del sistema c’è l’esigenza di ristrutturare la spesa pubblica per sostenere nel lungo periodo l’erogazione dei servizi in gestione ordinaria.
Questo ha fatto sì che i tabù che impedivano la discussione sull’argomento Indennità di Accompagnamento siano in parte caduti e oggi vi sia maggiore consapevolezza del bisogno di una riforma espansiva del sistema di protezione dedicato alla non autosufficienza. Una possibile e auspicabile riforma trova inoltre appoggio anche sulle nuove misure di contrasto alla povertà introdotte a partire dal Reddito di Cittadinanza e ampliate con l’assegno unico per i figli a carico e altre misure di sostegno al reddito, nonché sulla decretazione della legge quadro sulla disabilità e sulla implementazione di quanto stabilito dalla Legge di Bilancio 2022.
La proposta sulla Dote di Cura, in sintesi
Il cuore della proposta promossa dalla Fondazione Easy Care è la trasformazione dell’Indennità di Accompagnamento in Dote di Cura: da erogazione monetaria a voucher per l’acquisto di servizi attraverso i circuiti accreditati dal sistema Pubblico, mantenendo la gestione in capo all’Inps. Tale conversione è su base volontaria, quindi scelta autonoma del percettore e reversibile in ogni momento. A copertura sia di una maggior quantità di servizi fruibili che dei maggiori costi derivanti dall’emersione del lavoro “informale”, è accompagnata dal raddoppio di risorse che permettano, per l’appunto, il rientro nella sfera dell’imposizione fiscale e del rispetto dei CCNL, delle prestazioni di cui si ha diritto.
L’IdA maggiorata (Figura 1) va a costituire la base della Dote di Cura, a cui, se presenti, possono essere aggiunte altre risorse che il cittadino può avere a disposizione da forme integrative e/o assicurative, ovvero “out of pocket” nel caso si richiedano ulteriori servizi a domanda individuale. La Dote di Cura, nella nostra ipotesi, viene veicolata presso un provider di servizi che si accredita verso il sistema pubblico e viene inserito in un apposito Albo.
Tale provider svolge le funzioni di: presa in carico della complessità delle esigenze del percettore; predisposizione di un piano assistenziale completo e integrato con i servizi di cui si riscontri il diritto all’accesso; erogazione delle prestazioni definite e di quelle di cui ci fosse ulteriore bisogno attraverso una catena di erogatori anch’essi accreditati. Per dare inizio ad un processo di questo tipo, è inoltre prioritario omogeneizzare a livello nazionale i diversi criteri di valutazione multidimensionale – regionali e nazionale applicata dall’INPS – per la determinazione del diritto alla prestazione.
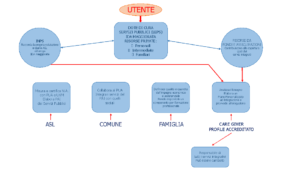
Si tratta, detto altrimenti, di introdurre una riforma che vada ad incidere pesantemente nei meccanismi fino ad oggi consolidati. C’è quindi, secondo noi, la necessità che essa sia preceduta da una sperimentazione che monitori gli effetti e la validità e ne determini l’aspetto definitivo, apportando le necessarie modifiche all’impostazione iniziale.
Nel suo cammino di attualizzazione, Fondazione Easy Care ha anche commissionato una rilevazione su un campione rappresentativo di famiglie con familiari percettori di IdA i cui risultati hanno orientato meglio le ipotesi di riforma e di sperimentazione. Da qui lo schema operativo riportato nella figura 2.
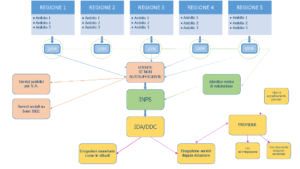
La sperimentazione dovrebbe coinvolgere alcune (tre-cinque) Regioni al cui interno individuare tre ambiti per ciascuna (quindi dalle 9 alle 15 zone), caratterizzati da elementi sociodemografici territoriali diversi. Le Regioni andrebbero selezionate in relazione ai diversi modelli assistenziali presenti e alla presenza, anch’essa diversificata, di potenziali provider ed erogatori.
Gli obiettivi della proposta
Gli obiettivi della riforma proposta sono molteplici. Nel quadro dei cambiamenti demografici e sociali in corso, in particolare della progressiva impossibilità delle famiglie di garantire quanto ad oggi svolgono, per rendere effettivi i diritti delle persone non autosufficienti è indispensabile favorire uno sviluppo quanti-qualitativo dei servizi disponibili nei vari territori, affinché sia ampliata la possibilità di scelta tra prestazioni cash or in kind, nonché di personalizzazione della composizione delle stesse prestazioni.
Dal punto di vista economico finanziario, la ristrutturazione di una risorsa economica già erogata dallo Stato, ulteriormente potenziata dallo stesso, oltre che non pesare sui Bilanci Regionali, in coordinamento con l’INPS, ne rafforzerebbe il budget sociosanitario. Inoltre, la conversione in servizi regolari e accreditati, ovvero l’emersione del lavoro irregolare, creerebbe un montante di entrate fiscali che compenserebbe il maggiore esborso statale e svolgerebbe la funzione di volano dell’occupazione regolare, in particolare femminile.
Nella costruzione della Dote di Cura Fondazione Easy Care si è posta nell’ottica di definire una proposta che possa funzionare anche senza intervenire con modifiche del quadro normativo esistente. È evidente che mettendo in atto una serie conseguente e coerente di riforme collegate3, come previsto dal PNRR, le potenzialità di impatto si amplificherebbero in un circuito virtuoso e moltiplicatore. Detto altrimenti, visto che alcune di esse prevedono una revisione della IdA, la sperimentazione nella forma della Dote di Cura rappresenta non solo una necessità per evitare “riforme che non riformano” ma per ottimizzare il loro disegno di policy.
A tal fine, la Fondazione oggi sta costruendo un set di indicatori e una modalità del loro utilizzo per arrivare a determinare un modello multicentrico efficace dal punto di vista della sperimentazione stessa. Questo lavoro verrà messo a disposizione della Conferenza delle Regioni e delle Province Autonome e dei vari livelli istituzionali che hanno la responsabilità delle riforme attese dal PNRR.
Note
- Attualmente composto da Ugo Ascoli, Massimo Campedelli, Fabio Diana, Flaviano Zandonai.
- Il PNRR ha inserito la legge quadro per la non autosufficienza tra gli atti da legiferare. A seguito di ciò: è stata istituita una Commissione presso il Ministero della Salute presieduta da Mons. Paglia che ha elaborato un suo Piano; il Parlamento ha poi approvato a dicembre 2021 una legge delega per affrontare il tema della disabilità, pure essa inserita nel PNRR, e con la Legge di bilancio 2022 ha stabilito i Livelli essenziali delle prestazioni assistenziali (LEPS) dedicati ai non autosufficienti; nel frattempo, il Ministero delle Politiche Sociali ha istituito una Commissione presieduta da Livia Turco che ha elaborato un proprio progetto di legge consegnato nei mesi scorsi alla Presidenza del Consiglio dei Ministri; da ultimo è stata istituita dalla medesima Presidenza una nuova Commissione coordinata sempre da Mons. Paglia che sta redigendo un testo “unificato” di legge delega in materia da sottoporre al Parlamento. Occorre inoltre menzionare la proposta del “Patto per un nuovo welfare per la non autosufficienza”, largo gruppo di stakeholder che raggruppa gran parte delle organizzazioni della società civile coinvolte nell’assistenza agli anziani non autosufficienti, dalle associazioni che rappresentano gli anziani e i pensionati, dagli ordini professionali, dai gestori dei servizi e da centri di ricerca, tra cui anche Secondo Welfare.
- Direttamente o indirettamente, la revisione delle misure monetarie assistenziali, in particolare dell’IdA, è tema presente nelle diverse proposte-percorsi normativi precedentemente citati, e in particolare in quella del “Patto per un nuovo welfare per la non autosufficienza”.